Frengi
| Frengi Sifiliz | |
|---|---|
|
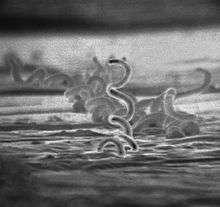
Electron micrograph of Treponema pallidum | |
| Sınıflandırma ve dış kaynaklar | |
| Uzmanlık | bulaşıcı hastalık[*] |
| ICD-10 | A-A |
| ICD-9 | 090-097 |
| Hastalık Veri Tabanı | 29054 |
| MedlinePlus | 001327 |
| eMedicine | med/2224 emerg/563 derm/413 |
| Patient UK | Frengi |
| MeSH | D013587 |
Frengi (Sifiliz), spiroket bakterisi Treponema pallidum pallidum alttürünün sebep olduğu cinsel yolla bulaşan bir enfeksiyondur. Bulaşmanın başlıca rotası cinsel temastır; aynı zamanda anneden cenine, hamilelik ya da doğum sırasında bulaşabilir, bu doğuştan gelen frengi ile sonuçlanır. Treponema pallidum ile alakalı olarak insanlarda görülen diğer hastalıklar arasında veremdutu (pertenue alttürü), pinta(carateum alttürü) ve endemik frengi (endemicum alttürü) bulunmaktadır.
Frenginin bulgu ve belirtileri, ortaya koyduğu dört aşamaya göre değişkenlik gösterir (birincil, ikincil, latent ve üçüncül). Hastalığın ilk aşamasında klasik olarak şankr/çıban (sert, ağrısız, kaşıntısız bir deri ülseri) ortaya çıkar, ikincil frengide, çoğu zaman avuç içleri ve ayak tabanlarında yayılmış döküntü görülür, latent frengi az belirti gösterir ya da hiç göstermez, üçüncül frengi ise frengi kabarcıkları, nörolojik veya kardiyolojik belirtiler sergiler. Fakat, bu hastalık, sıklıkla görülen atipik görüntüler ortaya koyduğu için “büyük kopyacı” da olarak bilinmektedir. Teşhis genellikle kan testleri yoluyla konulur; ancak bakteriler mikroskop altında da görülebilir. Frengi, antibiyotikler ile etkili bir şekilde tedavi edilebilir, özellikle kas içi penisilin G (nörosifiliz için damar içi olarak verilen) tercih edilir, yoksa seftriakson kullanılır, penisiline karşı şiddetli alerjisi olanlarda ise oral doksisiklin ya da azitromisin uygulanır.
Frenginin 1999 yılında dünya çapında 12 milyon insana bulaştığına inanılmaktadır ve vakaların %90’dan fazlası gelişmekte olan ülkelerde görülmüştür. 1940’larda penisilinin yaygın bir şekilde bulunması sayesinde çarpıcı biçimde azalan hastalık oranları, milenyumun başında insan bağışıklık eksikliği virüsü (HIV) ile kombinasyon halinde birçok ülkede artmıştır. Bu artış kısmen erkeklerle seks yapan erkekler arasındaki korunmasız cinsel uygulamalar, artan rastgele cinsel ilişkide bulunma, fuhuş ve bariyer yöntemleriyle korunmanın azalması ile ilişkilendirilir.[1][2][3]
Belirtiler ve semptomlar
Frengi, dört farklı aşamadan birinde kendini gösterebilir: birincil, ikincil, latent ve üçüncül,[4] dahası ırsi de olabilir.[5] Frengi, kendini farklı görüntülerle ortaya koyduğu için Sir William Osler tarafından “büyük kopyacı” olarak adlandırılmıştır.[4][6]
Birincil
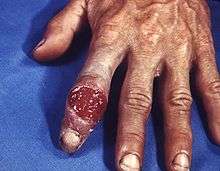
Birincil frengi genellikle başka bir kişinin bulaşıcı lezyonları ile cinsel temas yoluyla bulaşır..[7] İlk maruziyetten yaklaşık olarak 3 ila 90 gün sonra (ortalama 21 gün), temas noktasında şankr/çıban adlı bir deri lezyonu ortaya çıkar.[4] Bu, klasik olarak (%40 oranda), sağlam tabanlı ve 0,3 ila 3,0 cm boyutlarında keskin sınırları olan tek, katı, ağrısız ve kaşıntısız bir deri ülseridir.[4] Ancak lezyon hemen hemen her şekli alabilir.[8] Tipik şeklinde, makülden papüle evrim geçirir ve nihayetinde aşınma ya da ülsere dönüşür.[8] Zaman zaman, birden fazla lezyon olabilir (~%40),[4] birden fazla lezyon, HIV ile birlikte bulaştığında daha yaygın olur. Lezyonlar ağrılı ya da hassas olabilir (%30), ve genital organların dışında meydana gelebilir (%2–7). En yaygın görülen yer kadınlarda rahim boynu (%44), heteroseksüel erkeklerde penis (%99) ve nispeten yaygın olarak erkeklerle seks yapan erkeklerde anal yolla ve rektaldir (%34).[8] Enfekte olan alanın etrafında sıklıkla Lenf bezi büyümesi görülür (%80),[4] ve şankr oluşumundan 7 ila 10 gün sonra meydana gelir.[8] lezyon tedavi edilmeden üç ila 6 hafta kadar sürebilir.[4]
İkincil

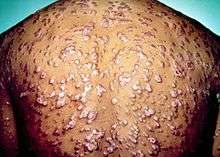
İkincil frengi, ilk bulaşmadan yaklaşık olarak dört ila on hafta sonra oluşur.[4] İkincil hastalığın birçok farklı şekilde kendini gösterdiği bilinirken, en yaygın belirtileri arasında deri,muköz membranlar ve lenf düğümleri bulunmaktadır.[9] Gövdede, el ve ayaklarda, avuç içi ve ayak tabanları da dahil olmak üzere, simetrik, kırmızımsı pembe ve kaşıntısız döküntü olabilir.[4][10] Döküntü, makülopapüler ya da pustular hale gelebilir. Mukoza zarında kondilom latum olarak bilinen düz, geniş, beyazımsı, siğil benzeri lezyonlar oluşturabilir. Bütün bu lezyonlar bakteri barındırır ve bulaşıcıdır. Diğer semptomlar arasında ateş, boğaz ağrısı,halsizlik, kilo kaybı, saç kaybı ve baş ağrısı yer alır.[4] Hepatit, böbrek hastalığı, eklem iltihabı, periostit, optik nörit, üveit ve interstisyel keratit nadir görülen belirtiler arasındadır.[4][11] Akut semptomlar genellikle üç ila altı hafta sonra ortadan kalkar;[11] ancak, insanların %25’inde ikincil belirtiler tekrar görülebilir. İkincil frengisi olan birçok kişide (kadınların %40-85’i, erkeklerin %20-65’i) daha önce tipik birincil frengi şankrı rapor edilmemiştir.[9]
Latent
Latent frengi, hastalık belirtileri olmadan serolojik enfeksiyon bulgusu olarak tanımlanır.[7] Ayrıca Amerika Birleşik Devletleri’nde, erken (ikincil frengiden sonra 1 yıldan az) ya da geç (ikincil frengiden sonra 1 yıldan fazla) olarak tanımlanmıştır.[11] Birleşik Krallık, erken ve geç latent frengi için iki yıllık bir geçirim kullanır.[8] Erken latent frengide semptomlar nüksedebilir. Geç latent frengi semptomsuzdur ve erken latent frengi kadar bulaşıcı değildir.[11]
Üçüncül
Üçüncül frengi, ilk bulaşmadan sonra yaklaşık 3 ila 15 yıl sonra oluşur ve üç farklı şekilde sınıflandırılabilir: frengi kabarcığına benzeyen frengi (%15), geç nörosifiliz (%6,5) ve kardiyovasküler frengi (%10).[4][11] Tedavi olmadan, enfekte kişilerin üçte birinde üçüncül hastalık gelişir.[11] Üçüncül frengili kişilerin hastalığı bulaşıcı değildir.[4]
Frengi kabarcığına benzeyen frengi ya da geç iyi huylu frengi genellikle ilk bulaşmadan 1 ila 46 yıl sonra, ortalama 15 yılda, oluşur. Bu aşama, kronik frengi kabarcıklarının oluşmasıyla ayırt edilir, bu kabarcıklar yumuşak, boyutları değişkenlik gösteren, tümöre benzer iltihaplı toplardır. Bunlar en sık olarak deri, kemik ve karaciğeri etkiler ancak her yerde oluşabilir.[4]
Nörosifiliz, merkezi sinir sistemini içeren bir enfeksiyona işaret eder. Bu, semptomsuz ya da frengili menenjit formunda erken veya meningovasküler sifiliz, genel felç ya da bacak ve ayaklarda zayıf denge ve yıldırım ağrılarla ilişkilendirilen omurilik zafiyeti formunda geç oluşabilir.Geç nörosifiliz, ilk bulaşmadan sonra genellikle 4 ila 25 yıl sonra oluşur.Kent08 --> Meningovasküler sifiliz, hissizlik ve felç, bunama ile genel felç ve omurililk zafiyeti olarak kendini gösterir.[4] Ayrıca, kişi yakındaki nesnelere odaklandığında kısılan ancak parlak ışığa maruz kaldığından kısılmayan iki yönlü küçük göz bebekleri Argyll Robertson göz bebekleri görülebilir.
Kardiyovasküler firengi genellikle ilk bulaşmadan 10-30 yıl sonra ortaya çıkar. En yaygın komplikasyon, anevrizma oluşumuyla sonuçlanabilen frengili aortittir.[4]
Konjenital
Konjenital firengi hamilelik ya da doğum sırasında ortaya çıkabilir. Frengili bebeklerin üçte ikisi semptom göstermeden dünyaya gelir. Yaşamın ilk birkaç yılında gelişen yaygın semptomlar şunlardır:hepatosplenomegali (%70), döküntü (%70), ateş (%40), nörosifiliz (%20) ve akciğer iltihabı (%20).Tedavi edilmezse, %40’ında geç konjenital firengi oluşabilir, semptomları şunlardır: semer burun bozulması, Higoumenakis belirtisi, kılıç kaval kemiği ya da Clutton eklemleri.[12]
Sebep
Bakteriler

Treponema pallidum alttürü pallidum spiral şekilli, Gram-negatif, son derece hareketli bir bakteridir.[8][13] İnsanlarda görülen diğer üç hastalığın sebebi ilgili Treponema pallidumdir, bunlar verem dutu (alttür pertenue), pinta (alttür carateum) ve endemik firengiten oluşmaktadır (alttür endemicum).[4] Alt tür pallidumun tersine, sinir hastalığına sebep olmazlar.[12] İnsanlar, pallidum alttürünün bilinen tek doğal rezervuarıdır.[5] Bu alt tür, konakçı olmadan ancak birkaç gün yaşayabilir. Bunun sebebi, küçük genomunun (1.14 MDa), makro besinlerinin çoğunu yapması için gerekli olan metabolik yolağını kodlayamamasıdır.30 saatten daha fazla bir iki katına çıkma süresi vardır.[8]
Bulaşma
Frengi, öncelikle cinsel temas yoluyla ya da hamilelik sırasında anneden cenine geçerek bulaşır; spiroket, sağlam müköz membranlardan veya riskli deriden geçebilir.[4][5] Bu yüzden, lezyona yakın bir yerin öpülmesi ile bulaşabilir, aynı zamanda oral, vajinal ve anal seksle de geçebilir.[4] Birinci ya da ikincil frengiye maruz kalan kişilerin %30’u ila %60’ına hastalık geçecektir.[11] Bulaşıcılığı, yalnızca 57 organizmayla aşılanmış bir bireye bulaşma şansının %50 olmasıyla örneklendirilebilir.[8] Amerika Birleşik Devletleri’ndeki yeni vakaların çoğu (%60), erkeklerle cinsel ilişkiye giren erkeklerde görülmektedir. Kan ürünleri yoluyla bulaşabilir. Ancak, pek çok ülkede test edilir ve bu sebeple bu risk düşüktür. İğne paylaşımından bulaşma riskinin sınırlı olduğu görülmektedir.[4] Frengi klozet, günlük aktiviteler, jakuzi ya da yemek kabı veya giysilerin paylaşılması ile bulaşmaz.[14]
Tanı

Frengiye, kendisini ilk gösterdiği anlarda klinik olarak teşhis koymak zordur.[8] Kan tahlili ya da mikroskopi kullanılarak doğrudan gözle muayene yoluyla teyit edilir. Daha kolay uygulandıkları için kan testleri daha yaygın olarak kullanılmaktadır.[4] Ancak tanısal testler, hastalığın aşamalarını ayırt edememektedir.[15]
Kan tahlilleri
Kan tahlilleri treponemal olmayan ve treponemal testler olmak üzere ikiye ayrılır.[8] İlk olarak treponemal olmayan testler uygulanır, bunlar zührevi hastalık araştırma laboratuvarı (VDRL) ve rapid plasma reagin testlerini içerir. Ancak, bu testler zaman zaman yanlış pozitifler olduğu için, treponemal palidum partikül aglütinasyonu(TPHA) ya da floresan treponemal antikor absorbsiyon testi (FTA-Abs) gibi bir testle teyit edilmesi gerekir.[4] Treponemal olmayan testlerdeki yanlış pozitifler suçiçeği ve kızamık gibi viral enfeksiyonların yanı sıra, lenfom, tüberküloz, sıtma, endokardit, bağ dokusu hastalığı ile hamilelikte de oluşabilir.[7] Treponemal antikor testleri genellikle ilk bulaşmadan iki ila beş hafta sonra pozitif hale gelir.[8] Nörosifiliz, bilinen bir frengi enfeksiyonu ortamında, çok sayıda lökosit (baskın olarak lenfosit) ve omurilik sıvısında yüksek protein seviyeleri bulunarak teşhis edilebilir.[4][7]
Doğrudan test
Bir şankrdan serum Karanlık zemin mikroskopisi, çabuk tanı koymak için kullanılabilir. Pri2008 --> Ancak, hastanelerde her zaman ekipman ya da tecrübeli personel bulunmayabilir, tahlilse numuneye erişimden sonra 10 dakika içinde yapılmalıdır. Duyarlılıkın yaklaşık %80 olduğu bildirilmiştir, bu yüzden bir tanıyı elemek için değil yalnızca teyit etmek için kullanılabilir. Pri2008 --> Diğer iki test, şankrdan alınan bir numuneyle uygulanabilir: direkt floresan antikor tahlili ve nükleik asit amplifikasyonu tahlilleri. Direkt floresan testi, belirli sifiliz proteinlerini içine alan floresin ile etiketlenmiş antikorları kullanırken nükleik asit amplifikasyonu, belirli sifiliz genlerini saptamak için polimeraz zincir reaksiyonu gibi teknikleri kullanmaktadır. Bu tahliller, teşhis koymak için canlı bakterilere ihtiyaç duymadıklarından zaman duyarlı değildir.[8]
Önleme
(2010 itibarıyla), hastalığı önlemeye yönelik etkili bir aşı bulunmamaktadır.[5] Enfeksiyon taşıyan kişilerle yakın fiziksel temastan kaçınmak, frenginin bulaşmasını azaltmada lateks prezervatifin uygun kullanımı gibi etkilidir. Fakat prezervatif kullanmak riski tamamen ortadan kaldırmamaktadır.[14][16] Dolayısıyla, Hastalık Kontrol ve Önleme Merkezleri enfeksiyon taşımayan bir eşle karşılıklı olarak tek eşli biçimde kurulan uzun süreli ilişkileri ve riskli cinsel aktiviteyi artıran alkol ve uyuşturucu gibi maddelerin kullanımından kaçınılmasını önermektedir.[14]
Yenidoğanlarda doğumsal frengi, hamileliğin erken dönemlerinde yapılacak kontroller ve enfeksiyon taşıyan anne adaylarının tedavi edilmesi ile önlenebilmektedir.[17] ABD Önleyici Hizmetler Görev Grubu (USPSTF) tüm hamile kadınların kapsamlı bir taramadan geçirilmesini tavsiye ederken,[18] Dünya Sağlık Örgütü tüm kadınların doğumdan önceki ilk muayenesinde ve üçüncü trimesterde tekrar test edilmesini önermektedir.[19] Sonuçlar pozitif çıkarsa, eşlerin de tedavi edilmesi tavsiye edilmektedir.[19] Pek çok kadın doğum öncesi bakım imkanından yoksun olduğundan ve diğerlerinin alabildiği bakım hizmeti ise tarama içermediğinden,[17] doğumsal frengi gelişmekte olan ülkelerde hâlâ yaygındır; frengi kapma riski (uyuşturucu kullanımı yoluyla vb.) en yüksek olanlar, hamilelik süresince bakım görme imkanı en az olan kişiler olduğundan, frengi gelişmiş ülkelerde de halen zaman zaman görülebilmektedir.[17] Testlerin ulaşılabilirliğini artırmaya yönelik bir dizi önlemin düşük ila orta gelirli ülkelerdeki doğumsal frengi oranlarını azaltmada etkili olduğu görülmektedir.[19]
Frengi, Kanada[20] Avrupa Birliği,[21] ve Amerika Birleşik Devletleri gibi pek çok ülkede bildirimi zorunlu hastalık kategorisindedir.[22] Bu şu anlama gelmektedir: sağlık kuruluşları kamu sağlığı idarelerini bilgilendirmekle yükümlü olup, bu idarelerin de hastaların eşlerine eş bildirimi sağlaması gerekmektedir.[23] Doktorlar, hastaları eşlerini de tedaviye göndermeleri yönünde teşvik edebilmektedir.[24] CDC, erkeklerle ilişkiye giren cinsel yönden aktif erkeklerin yılda en az bir kere testten geçmesini önermektedir.[25]
Tedavi
Erken enfeksiyonlar
Basit frenginin öncelikli tedavisi kas içine uygulanan tek doz penisilin G veya tek doz oral azitromisindir.[26] Doksisiklin ve tetrasiklin de alternatif seçeneklerdir; fakat bebekte doğuştan özür oluşma riskinden dolayı bunlar hamile kadınlarda önerilmemektedir. Makrolidler, klindamisin ve rifampin gibi pek çok maddeye karşı antibiyotik direnci gelişmiştir.[5] Üçüncü nesil bir sefalosporin antibiyotik olan seftriakson, penisilin bazlı tedavi kadar etkili olabilir.[4]
Geç enfeksiyonlar
Nörosifilizde, penisilin G’nin merkezi sinir sistemine zayıf girişi nedeniyle, hastalığa maruz kalanlara en az 10 gün boyunca yüksek dozlarda damar içi penisilin verilmesi önerilmektedir.[4][5] Kişi alerjik ise, seftriakson kullanılabilir veya penisilin duyarsızlaştırılması denenebilir. Diğer geç enfeksiyonlar üç hafta boyunca haftada bir yapılacak kas içi penisilin G iğneleri ile tedavi edilebilir. Alerji halinde, erken enfeksiyon durumunda olduğu gibi, daha uzun süre boyunca olmakla beraber doksisiklin veya tetrasiklin kullanılabilir. Bu aşamada tedavi, hastalığın daha çok ilerlemesini sınırlamakta fakat halihazırda meydana gelmiş hasarı düzeltmede çok az etki göstermektedir.[4]
Jarisch-Herxheimer reaksiyonu
Tedavinin muhtemel yan etkilerinden biri Jarisch-Herxheimer reaksiyonudur. Genellikle bir saat içinde başlayıp 24 saat sürmektedir; semptomları ise ateş, kas ağrısı, baş ağrısı ve taşikardidir.[4] Parçalanan frengi bakterilerinden salınan lipoproteinlere cevaben bağışıklık sisteminin saldığı sitokinler nedeniyle ortaya çıkmaktadır.[27]
Epidemiyoloji
1999 yılında frenginin, %90’dan fazlası gelişmekte olan ülkelerde olmak üzere 12 milyon kişiye bulaştığı tahmin edilmektedir.[5] Hastalık yılda 700.000 ila 1,6 milyon hamileyi etkilemekte olup kendiliğinden düşük, ölü doğum ve doğumsal frengiye sebep olmaktadır. Sahra altı Afrika’da perinatal ölümlerin yaklaşık %20’sinin nedeni frengidir.[12] Oranlar damar içi uyuşturucu kullananlar, HIV virüsü taşıyanlar ve erkeklerle cinsel ilişkiye giren erkekler arasında nispeten daha yüksektir.[1][2][3] Amerika Birleşik Devletleri’nde frengi oranları 1997 yılında erkeklerle kadınlarda neredeyse eşitken, 2007 yılında erkeklerde kadınlardan altı kat fazla görülür hale gelmiştir.[29] 2010 yılındaki vakaların neredeyse yarısını Afroamerikanlar oluşturmuştur.[30]
Frengi, 18. ila 19. yüzyıllar arasında Avrupa’da çok yaygındı. 20. yüzyılın başlarında gelişmiş ülkelerde antibiyotiklerin yaygın kullanımı ile beraber enfeksiyonlar da 1980 ve 1990’lara kadar hızla azalmıştır.[13] 2000 yılından beri frengi, özellikle de erkekler ile cinsel ilişkiye giren erkekler arasında olmak üzere, ABD, Kanada, İngiltere, Avustralya ve Avrupa’da artış göstermektedir.[5] Amerikalı kadınlarda frengi oranları bu süre içerisinde sabit kalırken, İngiliz kadınlara ilişkin oranlar artış göstermiş, fakat erkeklere nazaran daha düşük bir artış kaydedilmiştir.[31] 1990’lardan beri Çin ve Rusya’da heteroseksüeller arasında giderek bir artış meydana gelmiştir.[5] Bu durum rastgele cinsel ilişki, fuhuş ve bariyer yöntemleriyle korunmanın gitgide daha az kullanılması gibi güvenli olmayan cinsel uygulamalara bağlanmaktadır.[5][31][32]
Hastalık tedavi edilmediğinde, erkeklerde daha fazla olmak üzere, %8 ila %58 arasında ölüm oranı bulunmaktadır.[4] Frenginin belirtileri, kısmen etkili tedavinin yaygınlığı ve ulaşılabilirliği, kısmen de spiroketlerin azalan virülans oranı sayesinde 19. ve 20. yüzyıllar boyunca daha az şiddetli hale gelmiştir.[9] Erken teşhis ve tedavi ile komplikasyonlar azalmaktadır.[8] Frengi, HIV bulaşma riskini iki ila beş kata kadar artırmakta olup ortak enfeksiyon da yaygın biçimde görülmektedir (birçok şehir merkezinde %30-60 arası).[4][5]
Tarihçe

Frenginin kesin kökeni bilinmemektedir.[4] Başlıca iki hipotezden biri frenginin Kristof Kolomb’un Amerika kıtasına yaptığı yolculuktan dönen denizciler yoluyla Avrupa’ya taşınmış olduğu iken, diğer hipotez ise frenginin Avrupa’da daha önceden mevcut olduğu fakat tanısının konulmadığını öne sürmektedir. Bunlar sırasıyla “Kolomb” ve “Kolomb öncesi” hipotezler olarak anılmaktadır.[15] Kolomb hipotezi en iyi mevcut kanıtlar ile desteklenmektedir.[34][35] Bir frengi salgınına yönelik ilk yazılı kayıtlar 1494/1495 yıllarında bir Fransız işgali sırasındaNapoli, İtalya’da tutulmuştur.[13][15] Geri dönen Fransız askeri birlikleri tarafından yayıldığından başlangıçta “Fransız hastalığı” olarak bilinmekteydi – halen de bu şekilde anılabilmektedir. Türkçedeki “frengi” kelimesi de “Frenk hastalığı” anlamına gelmektedir. 1530 yılında “sifiliz” ismi İtalyan doktor ve şair Girolamo Fracastoro tarafından, hastalığın İtalya’daki tahribatını anlatan daktilik altı ayaklı dize ile yazılmış Latince şiirinin başlığı olarak kullanılmıştır.[36] Hastalık geçmişte "Great Pox" olarak da anılmıştır.[37][38]
Hastalığa sebep olan organizma Treponema pallidum ilk kez 1905 yılında Fritz Schaudinn ve Erich Hoffmann tarafından tespit edilmiştir.[13] Etkili ilk ilaç (Salvarsan) 1910 yılında Paul Ehrlich tarafından geliştirilmiş olup, bunu penisilin denemeleri ve ilacın etkinliğinin 1943 yılında kanıtlanması takip etmiştir.[13][37] Etkili ilaçların geliştirilmesinden önce cıva ve tecrit yaygın olarak kullanılmış fakat tedavilerin hastalığın kendisinden daha kötü etkileri olmuştur.[37] Franz Schubert, Arthur Schopenhauer, Édouard Manet[13] ve Adolf Hitler,[39] gibi tarihte önem taşıyan isimlerin bu hastalığa yakalandığı düşünülmektedir.
Toplum ve kültür
Resim ve edebiyat

Avrupa’da frengiyi tasvir eden ilk eser Albrecht Dürer’in “Frengili Adam” (Syphilitic Man) adındaki, Kuzey Avrupalı bir paralı asker olan Landsknecht’i betimlediğine inanılan ahşap oyma çalışmasıdır.[40] 19. yüzyıldaki femme fataleveya "zehirli kadın" mitinin kısmen frenginin tahribatından kaynaklandığına inanılmaktadır; John Keats’in La Belle Dame sans Merci eseri bu konuda edebiyattaki klasik örneklerden biridir.[41][42]
Ressam Jan van der Straet 1580 yılları civarında tropik ağaç guayak ile frengisi tedavi edilen zengin bir adamı tasvir etmiştir.[43] Eserin adı “Frengi Tedavisi İçin Guayakın Hazırlanması ve Kullanımı”dır ("Preparation and Use of Guayaco for Treating Syphilis"). Sanatçının Yeni Dünya’yı tasvir eden bir dizi eserine bu manzarayı dahil etmesi, o zamanlar Avrupalı elitler için, ne kadar etkisiz de olsa, frengi tedavisinin ne kadar önemli olduğunu göstermektedir. Zengin biçimde renklendirilmiş ve detaylandırılmış eserde, arkasında bir şey saklayan bir doktor hastanın başında beklerken, dört tane hizmetçi karışımı hazırlamakta, hasta ise içmektedir.[44]
Tuskegee ve Guatemala çalışmaları
20. yüzyılda Amerika Birleşik Devletleri’nde tıbbi etik uygulaması tartışmalı olan en bilindik vakalardan biri Tuskegee frengi çalışması idi.[45] Çalışma Tuskegee, Alabama’da yapılmış olup Tuskegee Enstitüsü ortaklığı ile ABD Kamu Sağlığı İdaresi (PHS) tarafından desteklenmiştir.[46] Çalışma, frenginin yaygın bir sorun olduğu ve güvenli ve etkili bir tedavinin bulunmadığı 1932 yılında başlamıştır.[6] Bu çalışma tedavi edilmeyen frenginin gelişimini ölçümlemek için oluşturulmuştur. 1947 yılı itibariyle penisilinin frenginin etkin bir ilacı olduğu kanıtlanmış olup hastalığı tedavi etmek için penisilin yaygın biçimde kullanılmaktaydı. Fakat çalışmayı yürütenler çalışmayı devam ettirmiş ve katılımcılara penisilin vermemiştir.[46] Bu durum tartışma konusudur; kimileri ise pek çok deneğe penisilin verildiğini tespit etmiştir.[6] Çalışma 1972 yılına kadar devam etmiştir.[46]
1946 yılından 1948 yılına kadar Guatemala’da da frengi deneyler yapılmıştır. Bunlar Amerika Birleşik Devletleri sponsorluğunda yapılaninsan deneyleri olup Guetemalalı bazı sağlık bakanları ve yetkililerinin işbirliği ile Juan José Arévalo hükümeti zamanında gerçekleştirilmiştir. Doktorlar asker, mahkûm ve akıl hastalarına, deneklerin bilgilendirilmiş onamları olmadan frengi ve diğer cinsel yolla bulaşan hastalıklar bulaştırmış ve sonrasında onları antibiyotik ile tedavi etmiştir. 2010 yılının ekim ayında ABD bu deneyleri gerçekleştirdiği için Guatemala’dan resmen özür dilemiştir.[47]
Kaynakça
- 1 2 Coffin, LS; Newberry, A, Hagan, H, Cleland, CM, Des Jarlais, DC, Perlman, DC (January 2010). "Syphilis in Drug Users in Low and Middle Income Countries". The International journal on drug policy 21 (1): 20–7. DOI:10.1016/j.drugpo.2009.02.008. PMC 2790553. PMID 19361976. http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=2790553.
- 1 2 Gao, L; Zhang, L, Jin, Q (September 2009). "Meta-analysis: prevalence of HIV infection and syphilis among MSM in China". Sexually transmitted infections 85 (5): 354–8. DOI:10.1136/sti.2008.034702. PMID 19351623.
- 1 2 Karp, G; Schlaeffer, F, Jotkowitz, A, Riesenberg, K (January 2009). "Syphilis and HIV co-infection". European journal of internal medicine 20 (1): 9–13. DOI:10.1016/j.ejim.2008.04.002. PMID 19237085.
- 1 2 3 4 5 6 7 8 9 10 11 12 13 14 15 16 17 18 19 20 21 22 23 24 25 26 27 28 29 30 Kent ME, Romanelli F (February 2008). "Reexamining syphilis: an update on epidemiology, clinical manifestations, and management". Ann Pharmacother 42 (2): 226–36. DOI:10.1345/aph.1K086. PMID 18212261.
- 1 2 3 4 5 6 7 8 9 10 11 Stamm LV (February 2010). "Global Challenge of Antibiotic-Resistant Treponema pallidum". Antimicrob. Agents Chemother. 54 (2): 583–9. DOI:10.1128/AAC.01095-09. PMC 2812177. PMID 19805553. http://aac.asm.org/content/54/2/583.full.pdf.
- 1 2 3 White, RM (13 March 2000). "Unraveling the Tuskegee Study of Untreated Syphilis". Archives of Internal Medicine 160 (5): 585–98. DOI:10.1001/archinte.160.5.585. PMID 10724044.
- 1 2 3 4 Committee on Infectious Diseases (2006). Larry K. Pickering. ed. Red book 2006 Report of the Committee on Infectious Diseases (27th bas.). Elk Grove Village, IL: American Academy of Pediatrics. s. 631–44. ISBN 978-1-58110-207-9.
- 1 2 3 4 5 6 7 8 9 10 11 12 13 Eccleston, K; Collins, L, Higgins, SP (March 2008). "Primary syphilis". International journal of STD & AIDS 19 (3): 145–51. DOI:10.1258/ijsa.2007.007258. PMID 18397550.
- 1 2 3 Mullooly, C; Higgins, SP (August 2010). "Secondary syphilis: the classical triad of skin rash, mucosal ulceration and lymphadenopathy". International journal of STD & AIDS 21 (8): 537–45. DOI:10.1258/ijsa.2010.010243. PMID 20975084.
- ↑ Dylewski J, Duong M (2 January 2007). "The rash of secondary syphilis". Canadian Medical Association Journal 176 (1): 33–5. DOI:10.1503/cmaj.060665. PMC 1764588. PMID 17200385. http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=1764588.
- 1 2 3 4 5 6 7 Bhatti MT (2007). "Optic neuropathy from viruses and spirochetes". Int Ophthalmol Clin 47 (4): 37–66, ix. DOI:10.1097/IIO.0b013e318157202d. PMID 18049280.
- 1 2 3 Woods CR (June 2009). "Congenital syphilis-persisting pestilence". Pediatr. Infect. Dis. J. 28 (6): 536–7. DOI:10.1097/INF.0b013e3181ac8a69. PMID 19483520.
- 1 2 3 4 5 6 Franzen, C (December 2008). "Syphilis in composers and musicians--Mozart, Beethoven, Paganini, Schubert, Schumann, Smetana". European Journal of Clinical Microbiology and Infectious Diseases 27 (12): 1151–7. DOI:10.1007/s10096-008-0571-x. PMID 18592279.
- 1 2 3 "Syphilis - CDC Fact Sheet". Centers for Disease Control and Prevention (CDC). 16 September 2010. 22 Aralık 2015 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20151222155412/http://www.cdc.gov/std/syphilis/STDFact-Syphilis.htm. Erişim tarihi: 30 May 2007.
- 1 2 3 Farhi, D; Dupin, N (September 2010-Oct). "Origins of syphilis and management in the immunocompetent patient: facts and controversies". Clinics in dermatology 28 (5): 533–8. DOI:10.1016/j.clindermatol.2010.03.011. PMID 20797514.
- ↑ Koss CA, Dunne EF, Warner L (July 2009). "A systematic review of epidemiologic studies assessing condom use and risk of syphilis". Sex Transm Dis 36 (7): 401–5. DOI:10.1097/OLQ.0b013e3181a396eb. PMID 19455075.
- 1 2 3 Schmid, G (June 2004). "Economic and programmatic aspects of congenital syphilis prevention". Bulletin of the World Health Organization 82 (6): 402–9. PMC 2622861. PMID 15356931. http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=2622861.
- ↑ U.S. Preventive Services Task, Force (May 2009 19). "Screening for syphilis infection in pregnancy: U.S. Preventive Services Task Force reaffirmation recommendation statement". Annals of internal medicine 150 (10): 705–9. PMID 19451577.
- 1 2 3 Hawkes, S; Matin, N, Broutet, N, Low, N (June 2011 15). "Effectiveness of interventions to improve screening for syphilis in pregnancy: a systematic review and meta-analysis". The Lancet infectious diseases 11 (9): 684–91. DOI:10.1016/S1473-3099(11)70104-9. PMID 21683653.
- ↑ "National Notifiable Diseases". Public Health Agency of Canada. 5 April 2005. 8 Eylül 2015 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20150908043534/http://dsol-smed.phac-aspc.gc.ca/dsol-smed/ndis/list-eng.php. Erişim tarihi: 2 August 2011.
- ↑ Viñals-Iglesias, H; Chimenos-Küstner, E (September 2009 1). "The reappearance of a forgotten disease in the oral cavity: syphilis". Medicina oral, patologia oral y cirugia bucal 14 (9): e416–20. PMID 19415060.
- ↑ "Table 6.5. Infectious Diseases Designated as Notifiable at the National Level-United States, 2009 [a"]. Red Book. http://www.unboundmedicine.com/redbook/ub/view/RedBook/187389/all/Table_6_5__Infectious_Diseases_Designated_as_Notifiable_at_the_National_Level_United_States__2009_%5Ba%5D. Erişim tarihi: 2 August 2011.
- ↑ Brunner & Suddarth's textbook of medical-surgical nursing. (12th bas.). Philadelphia: Wolters Kluwer Health/Lippincott Williams & Wilkins. 2010. s. 2144. ISBN 978-0-7817-8589-1. http://books.google.com/books?id=SmtjSD1x688C&pg=PA2144.
- ↑ Hogben, M (April 2007 1). "Partner notification for sexually transmitted diseases". Clinical infectious diseases: an official publication of the Infectious Diseases Society of America 44 Suppl 3: S160–74. DOI:10.1086/511429. PMID 17342669.
- ↑ "Trends in Sexually Transmitted Diseases in the United States: 2009 National Data for Gonorrhea, Chlamydia and Syphilis". Centers for Disease Control and Prevention. 22 November 2010. 30 Haziran 2015 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20150630001442/http://www.cdc.gov/std/stats09/tables/trends-table.htm. Erişim tarihi: 3 August 2011.
- ↑ David N. Gilbert, Robert C. Moellering, George M. Eliopoulos. The Sanford guide to antimicrobial therapy 2011 (41st bas.). Sperryville, VA: Antimicrobial Therapy. s. 22. ISBN 978-1-930808-65-2.
- ↑ Radolf, JD; Lukehart SA (editors) (2006). Pathogenic Treponema: Molecular and Cellular Biology. Caister Academic Press. ISBN 1-904455-10-7.
- ↑ "Disease and injury country estimates". World Health Organization (WHO). 2004. 11 Şubat 2014 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20140211213459/http://www.who.int:80/healthinfo/global_burden_disease/estimates_country/en/index.html. Erişim tarihi: 11 November 2009.
- ↑ "Trends in Reportable Sexually Transmitted Diseases in the United States, 2007". Centers for Disease Control and Prevention(CDC). 13 January 2009. 6 Eylül 2015 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20150906011129/http://www.cdc.gov/std/stats07/trends.htm. Erişim tarihi: 2 August 2011.
- ↑ "STD Trends in the United States: 2010 National Data for Gonorrhea, Chlamydia, and Syphilis". Centers for Disease Control and Prevention (CDC). 22 November 2010. 30 Haziran 2015 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20150630015925/http://www.cdc.gov/std/stats10/tables/trends-table.htm. Erişim tarihi: 20 November 2011.
- 1 2 Kent, ME; Romanelli, F (February 2008). "Reexamining syphilis: an update on epidemiology, clinical manifestations, and management". The Annals of pharmacotherapy 42 (2): 226–36. DOI:10.1345/aph.1K086. PMID 18212261.
- ↑ Ficarra, G; Carlos, R (September 2009). "Syphilis: The Renaissance of an Old Disease with Oral Implications". Head and neck pathology 3 (3): 195–206. DOI:10.1007/s12105-009-0127-0. PMC 2811633. PMID 20596972. http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=2811633.
- ↑ The Metropolitan Museum of Art Bulletin, Summer 2007, pp. 55–56.
- ↑ Rothschild, BM (15 May 2005). "History of syphilis". Clinical infectious diseases: an official publication of the Infectious Diseases Society of America 40 (10): 1454–63. DOI:10.1086/429626. PMID 15844068.
- ↑ Harper, KN; Zuckerman, MK; Harper, ML; Kingston, JD; Armelagos, GJ (2011). "The origin and antiquity of syphilis revisited: an appraisal of Old World pre-Columbian evidence for treponemal infection.". American journal of physical anthropology 146 Suppl 53: 99-133. PMID 22101689.
- ↑ Nancy G. "Siraisi, Drugs and Diseases: New World Biology and Old World Learning," in Anthony Grafton, Nancy G. Siraisi, with April Shelton, eds. (1992). New World, Ancient Texts (Cambridge MA: Belknap Press/Harvard University Press), pages 159-194
- 1 2 3 Dayan, L; Ooi, C (October 2005). "Syphilis treatment: old and new". Expert opinion on pharmacotherapy 6 (13): 2271–80. DOI:10.1517/14656566.6.13.2271. PMID 16218887.
- ↑ Knell, RJ (7 May 2004). "Syphilis in renaissance Europe: rapid evolution of an introduced sexually transmitted disease?". Proceedings. Biological sciences / the Royal Society 271 Suppl 4 (Suppl 4): S174–6. DOI:10.1098/rsbl.2003.0131. PMC 1810019. PMID 15252975. http://rspb.royalsocietypublishing.org/content/271/Suppl_4/S174.full.pdf.
- ↑ "Hitler syphilis theory revived". BBC News. 12 March 2003. http://news.bbc.co.uk/2/hi/health/2842819.stm.
- ↑ Eisler, CT (2009 Winter). "Who is Dürer's "Syphilitic Man"?". Perspectives in biology and medicine 52 (1): 48–60. DOI:10.1353/pbm.0.0065. PMID 19168944.
- ↑ Hughes, Robert (2007). Things I didn't know : a memoir (1st Vintage Book bas.). New York: Vintage. s. 346. ISBN 978-0-307-38598-7.
- ↑ Wilson, [ed]: Joanne Entwistle, Elizabeth (2005). Body dressing ([Online-Ausg.] bas.). Oxford: Berg Publishers. s. 205. ISBN 978-1-85973-444-5.
- ↑ Reid, Basil A. (2009). Myths and realities of Caribbean history ([Online-Ausg.] bas.). Tuscaloosa: University of Alabama Press. s. 113. ISBN 978-0-8173-5534-0. http://books.google.com/books?id=KtT0_P-9xiAC&pg=PA113.
- ↑ "Preparation and Use of Guayaco for Treating Syphilis". Jan van der Straet. Retrieved 6 August 2007.
- ↑ Katz RV, Kegeles SS, Kressin NR ve diğ. (November 2006). "The Tuskegee Legacy Project: Willingness of Minorities to Participate in Biomedical Research". J Health Care Poor Underserved 17 (4): 698–715. DOI:10.1353/hpu.2006.0126. PMC 1780164. PMID 17242525. http://www.pubmedcentral.nih.gov/articlerender.fcgi?tool=pmcentrez&artid=1780164.
- 1 2 3 "U.S. Public Health Service Syphilis Study at Tuskegee". Centers for Disease Control and Prevention. 15 June 2011. 1 Aralık 2015 tarihinde kaynağından arşivlendi. http://web.archive.org/web/20151201223515/http://www.cdc.gov/tuskegee/timeline.htm. Erişim tarihi: 7 July 2010.
- ↑ "U.S. apologizes for newly revealed syphilis experiments done in Guatemala". The Washington Post. 1 October 2010. http://www.washingtonpost.com/wp-dyn/content/article/2010/10/01/AR2010100104457.html. Erişim tarihi: 1 October 2010. "The United States revealed on Friday that the government conducted medical experiments in the 1940s in which doctors infected soldiers, prisoners and mental patients in Guatemala with syphilis and other sexually transmitted diseases."
İlave okumaya yönelik kaynaklar
- Parascandola, John. Sex, Sin, and Science: A History of Syphilis in America (Praeger, 2008) 195 pp. ISBN 978-0-275-99430-3 excerpt and text search
- Shmaefsky, Brian, Hilary Babcock and David L. Heymann. Syphilis (Deadly Diseases & Epidemics) (2009)
- Stein, Claudia. Negotiating the French Pox in Early Modern Germany (2009)
Dış bağlantılar
- "Syphilis - CDC Fact Sheet" Centers for Disease Control and Prevention (CDC) (İngilizce)
- UCSF HIV InSite Knowledge Base Chapter: Syphilis and HIV (İngilizce)
- istanbulsaglik.gov.tr
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||